51 設若平行孔準直儀的孔洞間隔的厚度減少(其他條件不變),則下列有關其對偵檢器影響的敘述,何者正確? (A)偵檢效率越差 (B)靈敏度越佳 (C)空間解析度越佳 (D)視野越大
依題目的敘述來說應該有兩種可能,一個是將鉛隔的厚度減少,一個則是孔洞變大,前者的情況可以用低能量和高能量準直儀為例子來說明,在偵檢器尺寸不變的情況下,準直儀的面積是固定的,因此鉛隔越薄整個面積中可供γ-ray穿透的區域就越多,自然整體的(B)靈敏度就會越佳,不過一旦鉛隔變薄,對於散射光子的阻擋能力就會下降,因此高能量準直儀的鉛隔就會比低能量準直來的厚上許多;至於第二種情形,因為準直儀的孔洞間隔厚度減少的情況下,如果在孔洞數目不增加的情況下,就只好增加孔洞的直徑大小了,一旦孔洞變大,一樣的可供γ-ray穿透的區域就會增加,自然(B)靈敏度也會越佳,以平行孔式的準直儀來說,由於靈敏度和解析度兩者不可得兼,因此在低能量的平行孔準直儀在鉛隔厚度不變的狀況下,就會依孔洞直徑的大小而有高靈敏度、多功能型(平衡型)以及高解析度這三種設計,解析度越高孔洞就越小。
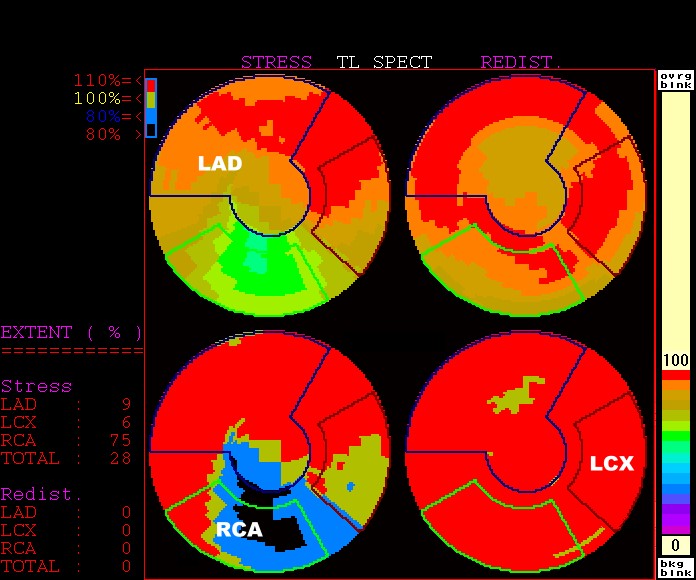
52 核醫心肌灌注檢查當以極座標圖(polar plot,或稱bullseye functional image)顯示時,同心圓下方的心肌通常是由什麼血管來供給血液? (A)右冠狀動脈(right coronary artery) (B)左冠狀動脈(left coronary artery) (C)左旋支(left circumflex branch) (D)左前降支(left anterior descending branch)
這個我覺得問的有點難耶,因為在沒有圖片的情形下其實會很難回答,把圖片附在下面,最上面也是佔最大區域的就是(D)左前降支LAD,順時針下來則是(C)左旋支LCX,然後才是標準答案(A)右冠狀動脈RCA,由於左心室的肌肉壁厚度比起右心室來的厚上許多,因此我們在心肌灌注的影像上幾乎只會看到左心室的影像,左心室主要由三條冠狀動脈負責供應,供應的區域分別是心室的上壁、下壁、側壁,心尖以及心室中隔這些部位,其中左前降支LAD主要是供應上壁和一部份的心尖,左旋支LCX主要是供應側壁,右冠狀動脈RCA主要是供應中隔、下壁和心尖,因為我沒有看過其他家儀器的分析報告,因此不確定是不是所有的極座標圖都是像GE這樣是RCA位於同心圓下方,不過翻了幾本參考資料後,好像大家的圖都差不多,因此答案是(A)右冠狀動脈沒錯。
 |
53 下列有關核醫平衡態血池心室功能檢查(equilibrium blood pool radionuclide ventriculogarphy)的敘述,何者正確? (A)心臟收縮不規律所造成的誤差,在計算心臟收縮功能方面會比在計算舒張功能更嚴重(B)為了正確計算出心臟收縮功能,每次心臟收縮間設定的影像格數(frames)最少需8 張 (C)若受檢者心臟收縮不規律,則以frame mode 方式會比以list mode 方式更能減少心臟收縮不規律的影響 (D)為了正確計算出心臟舒張功能,對於每次心臟收縮間設定的影像格數(frames),應要比僅需計算收縮功能時為多
關於核醫的這項檢查,在心跳很規律的情況下,可以配合心電圖在每次的R-R波之間將所收集到的影像分割成16或24或32張影像,然後再來分析心室的搏出分率,可是當病患的心跳不規則時麻煩就來了,通常一開始做檢查的時候,會先收集前面幾次的心跳資料來平均,在求出平均的心跳時間後,就會將此時間用來作等一下心跳影像的切割的依據,譬如說一個心跳數為每分鐘72下的病人,如果是將影像切割為32張的話,那麼每張影像所收集的時間就會是60秒÷72÷32=0.026秒,一般來說即使是正常人,心跳也偶爾會有些微的變化,因此當儀器在判別R-R波是否有太長或太短的情況而決定要加以捨棄該次訊號時,會容許約10﹪的誤差,可是如果病患是屬於病態性的心律不整時,儀器在收集資料時就會因為捨棄掉太多訊號而導致收集影像的時間過久或者是影像密度不足的問題,一般來說當心室跳動突然出現一次額外的心跳時,由於心室舒張的時間不足,會導致這次心跳的輸出血量偏低,也就是心室搏出分率會下降,而緊接著的下個心跳則在舒張時的時間會較長,造成心室的輸出量會增加,而導致心室搏出分率增加,一般來說,心律不整的病患多半在心室舒張的時間會有長有短,在心室收縮的時間倒是都差不多,原因是什麼我並不清楚,在(A)的敘述是剛好顛倒的,因為心室舒張的時間長短不一,自然造成的誤差就會比較大,在(B)的部份,最少要設定16張以上才行,8張的設定是用在以Tc-99m MIBI作心肌灌注掃描時同步配合心電圖時才會使用的設定,(C)因為心跳的不規律,因此使用list mode做檢查後的重新分析,把影像與心電圖資料來做一個比較好的排列,才能將誤差降低,不過這是書上的說法,我們的機器並沒有辦法使用list mode,因此也無法再進行重新的分析,因此我並沒有實務上的經驗,至於(D)的部份,我沒有辦法確定,因為不論是實際的操作經驗或者是所依據查到的參考資料,在遇到心律不整的病患時,在frame mode時所能做的就是把過長和過短的收縮都接受,然後平均下來之後就當作正常時的收縮,而在list mode時就可以用一些不同的分析技巧,來將因不同舒張時間所引發的誤差減低一些,至於怎麼做,坦白講因為沒做過,因此對於書上的敘述其實看不太懂,總之,(D)的敘述我是看不太懂,在(A)、(B)和(C)都錯的情形下,選(D)就對了。
54 下列何者會影響加馬攝影機的內在敏感度(intrinsic sensitivity)? (A)加馬射線的能量 (B)放射性藥物的放射性活度(radioactivity) (C)加馬攝影機所採用的準直儀 (D)放射性同位素的半衰期
關於γ-camera的整體敏感度可以參考95年第1次高考第57題的敘述,不過題目現在問的是內在敏感度,這是指在卸除準直儀後所測量的敏感度,γ-ray是直接會撞擊到閃爍晶體,因此當(A)加馬射線能量的強度就會左右了閃爍晶體的發光量,由於目前商用γ-camera裡閃爍晶體的厚度是針對Tc-99m來作最佳化的設計,厚度都是3/8英吋,因此如果入射γ-ray的能量過強,閃爍晶體能擋下來γ-ray的量就會比較少,反之能量較低,能擋下來的比例就會增加,不過能量低的時候,雖然說大多數的γ-ray都可以被擋下來,可是被阻擋然後發光的位置會比較偏向晶體的淺層,這些可見光還必須穿透剩餘的閃爍晶體才能被後端的光電倍增管偵測到,當行走的路徑越長,發生折射或訊號衰減的機會也會增加,這會導致解析度的下降,因此晶體厚度與常用核種能量在經過協調後,才會產生了現今我們所常用的晶體厚度規格,所以說加馬射線的能量和閃爍晶體的厚度都會影響攝影機的敏感度,在其他的選項部分,(B)活度的多寡和檢查時結果的靈敏度有關,在考量病患所接受輻射劑量以及藥物在目標器官分佈的情形下,一般都會有公認的建議劑量,在嬰幼兒也會有最低限的檢查劑量,雖然說增加劑量不見得能增加多少檢查結果的靈敏度,不過如果劑量不足的話,是會降低檢查靈敏度的,對於攝影機來說,只要在可接受的範圍內,也就是說活度不是低到偵測不到,或是高到攝影機無法負荷的情況下,去測量攝影機的靈敏度結果應該都是一樣的,也就是說活度和儀器的靈敏度是沒有關係的,(C)一開始題目就有說是內在敏感度,因此是在沒有準直儀的情況的,(D)半衰期我想就更八竿子打不著了。
55 NP-59腎上腺皮質掃描應選擇下列何種準直儀? (A)低能量平行孔 (B)中能量平行孔 (C)高能量平行孔 (D)中能量針孔
腎上腺皮質掃描之藥劑NP-59,其全名應為:I-131-6-β-iodomethyl-norcholesterol,如果詳細一點寫的話就是I-131 6-iodomethyl-19-norcholesterol,由此我們可以知道NP-59是和I-131相結合的藥物,因為I-131的γ-ray能量為364 KeV,在核醫的能量區分上屬於中高的能量範圍,因此在進行造影時就必須裝置上鉛隔較厚的準直儀,依目前我們所使用的GE機型來說,I-131是要使用(C)高能量平行孔的準直儀,其他家的機型我則無法確定,不過最近在研究各家廠商的γ-camera資料時,發現他們有都有配備高能的準直儀,而這些都只是正常型的camera,沒有會用於作耦合偵測(PET),因此依手上廠商給的規格表來說,I-131應該都是使用(C)高能量平行孔準直儀,另外關於NP-59的資料還可以參考91年第2次檢覈考第59題,以及"核醫的檢查"裡的"NP59腎上腺皮質"。
56 111In標幟細胞的方法為: (A)使用異質的標幟(introduction of a foreign label) (B)生物合成(biosynthesis) (C)同位素交換(isotope exchange) (D)彈回標幟(recoil labeling)
這題和94年第2次高考第28題幾乎一模一樣只有選項的排列有些不同:『我在92年第1次檢覈考第63題這麼的寫著,In-111 oxine WBC就是利用In-111和oxine的化合物來進行白血球的標幟,因為In-111 3+並無法穿透白血球的細胞模,因此在接上了具有親脂性的oxine後,便能夠進入白血球中,之後呢,In-111便會與細胞內的蛋白質結合而停留於細胞內,然後利用白血球會聚積在發炎處的特性來偵測發炎病灶。題目這樣的問其實我覺得並不恰當,因為中英文之間的翻譯有很多的歧異,就我所猜測題目要問的是放射標幟的方法,(A)isotope exchange reaction應該是指像以同位素來取代原始分子中所含的不同質量的原子,像是以I-125來取代甲狀腺素中的非放射碘,或者是以H-3來取代水中的非放射氫,(B)introduction of foreign lable是指將放射性核種嵌入一個已知生物活性的分子,像是Tc-99m類的標幟物都算是此類的方式,因為都是將Tc-99m與其他藥物像是DTPA或者是MDP等等來結合,另外像Cr-51標幟紅血球也是,(C)應該是說將具有生命的個體在一具有放射性元素的環境中培養,然後生物體將放射性核種攝入,進入新陳代謝之中,像是施靈氏(Schilling)試驗中就是將Vit B12以Co-57標幟,然後觀察尿液中的Co-57活度來判斷病人是不是有維他命B12缺乏的病症,(D)recoil labeling是說當發生核反應時,被撞擊的原子核會釋放出粒子而變成另一個核種,此時此新的核種會和靶上的分子形成新的鍵結而形成我們所要的化合物,像是13NH3(用於觀測心肌內血流的供應狀況)就是以(10 mM EtOH) H216O為靶,然後以p撞擊後直接產生13NH3,而不是先以H2O為靶,產生出N-13後再合成13NH3,另外書上孩提到另外兩種方式,分別是bifunctional chelates是利用EDTA或是DTPA等螯合物先與蛋白質結合後,這個複合體在與放射性核種螯合形成最終產物,例如Tc-99m DTPA antibody等等,因為這些螯合劑具有很多的鍵結位置,因此可以一邊接蛋白質另外一隻手還可有辦法可以接放射性核種,另外一個是excitation labeling,這種方法和(D)有一點像,它是利用核種衰變時,母核種原本的化 學活性並不強,但是子核種的化學活性很強,因此要標幟時先將欲標幟物與母核種混合,當子核種一產生時,子核種便會與欲標幟物發生化學反應而產生鍵結,例如要以I-123標幟藥物或是蛋白質時,可以先將藥物與Xe-123(化學性穩定)混合,當Xe-123衰變成I-123(化學活性很強)時,便會發生化學反應而標幟成功...』,因此根據以上的各種方法,In-111標幟白血球應該是屬於(A)introduction of foreign lable使用異質的標幟。
57 兩天99mTc-MIBI心肌灌注斷層檢查的做法為: (A)第一天一定要先做壓力相(stress),第二天做休息相(rest) (B)第一天一定要先做休息相,第二天做壓力相 (C)壓力相和休息相,何者先做皆可,但先做者注射10 mCi MIBI,後做者注射20 mCi MIBI (D)壓力相和休息相,何者先做皆可,且均注射30 mCi MIBI
Tc-99m MIBI在心肌灌注斷層檢查的做法有分為一天及兩天的做法,要採取何種方式以及詳細的做法各地都有些不同,這裡以美國SNM核醫學會程序指南—心肌灌注造影為範例來說明,裡面寫的是FDA建議在合併檢查休息相和壓力相檢查時所使用的最大劑量(在同一天做的狀況下),Tl-201的劑量是4 mCi,Tc-99m標幟放射性藥物的劑量是40 mCi,而Rb-82的劑量為120 mCi。如果休息相和壓力相檢查分開在不同天進行的話,Tl-201的劑量是每次4 mCi,而Tc-99m標幟放射性藥物的劑量為每次30 mCi,劑量可由醫生決定的處方做調整。另外在95年第2次高考第73題:『至於在使用方面由於Tc-99m的半衰期是6小時,這代表兩次檢查必須間隔一段時間以避免第一次注射的藥物活性干擾到第二次注射的影像,因次最好是兩次檢查可以分兩天完成,如果一定要在一天內完成的話,那麼第二次注射就必須使用更高劑量的藥物才行(最少要3倍劑量以上),才能確保第二次的影像不會被第一次的影像所干擾,中間也必須等一小段時間等第一次注射的藥物衰變,至於要先做壓力相或是休息相這必須由臨床的醫師來做決定,不過一般來說都是會先進行壓力相的檢查,然後才做休息相的檢查,這樣壓力相所產生的心肌缺損部位才比較不會被休息相的影像所覆蓋而造成干擾...』,還有95年第1次高考第14題:『關於心肌灌注掃描常用的放射性藥劑的比較請參考91年第1次高考第6題,而使用Tc-99m MIBI需要注射兩次原因就在於MIBI注射進入心肌細胞後很難再擴散出來,因此在注射Tc-99m MIBI後影像不會因為時間的流逝而像Tl-201一般會進行再分佈,只會不斷decay罷了,因此要得到完整的掃描影像資料,就必須休息相注射一次然後壓力相注射一次,至於Tc-99m MIBI的注射方式有分為1天的檢查程序也有2天的檢查程序,在1天的檢查程序裡是在休息的狀態下注射200~250 MBq的藥,然後在注射後30~60分鐘等肝臟的活性減弱後才開始檢查,在之後所進行的壓力相檢查所使用的劑量較高,可以用到600~750 MBq,打針後15~60分鐘才能照相,如果是2天的檢查程序,會先做壓力相,注射300~400 MBq的劑量,然後隔天或是過幾天再做休息相,使用的劑量差不多,另外也有一種1天的檢查程序是如此做的,這也是我們醫院目前所採取的辦法,先做壓力相,使用的劑量為300 MBq,然後休息相則使用了較高的900 MBq,不管是先做壓力相或是先做休息相,因為Tc-99m MIBI不會再分佈,因此比較後面做的那一個所使用的劑量就是要比較高,這樣才能壓的過前面的影像強度,然後呢壓力相時因為身體處在較激烈的狀態,所以打完針後藥物的代謝較快,中間用在等肝臟排泄的時間可以比較短一些,相對的休息相所需要等待的時間就會比較久...』,以上各種不同的參考資料所實施的細節和劑量都有些許的不同,不過只要是兩天的檢查程序,無論是先做壓力相還是休息相都可以,所以(A)和(B)是錯誤的敘述,現在比較有爭議的是劑量的問題,如果是一天的程序,第二次注射的劑量一定要比第一次高才行,如果是兩天的程序,那麼由於前一次注射的藥物已經衰變和排出的差不多了,因此第二天的注射劑量就不需要比第一天高,只要差不多就可以了,因此(C)是錯誤的,至於(D)的部分,由於不同的參考資料使用的藥物劑量並不相同,因此是不是要使用到30 mCi我都想應該是OK的,如果說Tc99m-MIBI心肌灌注斷層檢查會配合心電圖來做進一步的檢查時,建議所使用的劑量就必須高一點,此時最好就一定要使用到30 mCi會比較好。
58 201TlCl之SPECT和82RbCl之PET用於區分臨床心肌缺血或梗塞之間顯著的差異特徵為何? (A)82RbCl之PET的影像類似201TlCl之SPECT的影像,但有比較好的空間解析度 (B)201TlCl之SPECT的影像類似82RbCl之PET的影像,但有比較好的空間解析度 (C)82RbCl之PET的影像類似201TlCl之SPECT的影像,但有比較短的半衰期 (D)201TlCl之SPECT的影像類似82RbCl之PET的影像,但有比較短的半衰期
關於PET用來作心肌灌注的藥物請參考93年第2次高考第30題,以及95年第2次高考第24題,就題目所問的,Tl-201的心肌SPECT我是做過一大堆,可是Rb-82的影像我只有從書上以及儀器廠商的演講時才有看過,就題目所想要比較的,首先就參考資料所說的,Rb-82和Tl-201在體內都會經由鈉鉀幫浦進入心肌細胞,因此兩者的影像應該會差不多,只是PET的解析度會比SPECT來的好,Rb-82(75秒)的半衰期會比Tl-201(73.1小時)來的短,因此(B)和(D)的敘述很明顯的是寫顛倒了,但是(A)和(C)的敘述倒都是對的,只是說題目想要問的是偏向於區分心肌缺血或梗塞時的差異,由於PET的解析度較佳,因此對於判讀有較大的助益,但是半衰期對這檢查所造成的影響只在於使用的劑量方面(30~60 mCi),這對於區分心肌缺血或梗塞時的差異影響不大,因此答案選(A)會比較好,只是感覺起來問的有一點點牽強就是了。
59 使用那一種放射性碘同位素進行甲狀腺檢查比較可能造成stunning effect? (A)123I (B)125I (C)131I (D)132I
關於stunning effect有人說是昏厥效應也有人說是擊暈或擊昏效應,我以前也有提過,只是一下子找不到是寫在那裡了,這是指以低劑量(2~5 mCi)的I-131進行全身的甲狀腺癌細胞掃描時,體內的甲狀腺癌細胞由於被I-131的β粒子所攻擊而產生了類似昏倒的情形,如果說出現了這種情形,就會導致在發現遠端轉移甲狀腺癌細胞,要以高劑量I-131來治療時,因為甲狀腺癌細胞的昏厥而降低了對I-131的攝取,因此一般甲狀腺癌病人在進行完甲狀腺的切除手術後,會直接就給予高劑量的I-131來做治療,不會先用低劑量的I-131掃描後才決定要不要用I-131來治療,只有在開刀完也以高劑量I-131治療完後,做後續的追蹤時,才會使用低劑量的I-131來做甲狀腺癌細胞的掃描,不過所謂的低劑量其實有點難拿捏,因為如果給的劑量低(2 mCi),不容易看到小的腫瘤,劑量高一點(5 mCi)又怕發生擊昏效應,因此如果在不考慮I-123的價格即取得的方便性的話,先以I-123做全身的掃描,由於I-123不會釋放β粒子,因此只要有發現腫瘤的話,就可以直接以高劑量的I-131來做治療,這樣就可以解決問題了,可惜目前I-123又貴又不容易取得,因此,目前還是用I-131來做全身的掃描,答案是(C)I-131。
60 99mTc-MAG3配合服用Captopril可用以診斷下列何種疾病? (A)心臟冠狀動脈疾病 (B)腎動脈縮窄所引起的高血壓 (C)急性肺栓塞 (D)癲癇病灶
這題和95年第2次高考第26題問的差不多:『關於captopril到底在核醫腎臟的檢查中扮演什麼樣的角色,這可以參考一下94年第1次高考第14題,由於captopril最主要的功能是抑制血管加壓素的形成,也就是說它的作用點在於出腎絲球的小動脈,不讓它收縮,這會導致腎絲球的過濾速率明顯的降低,這表現在檢查結果的時間-活性的曲線圖上就會出現兩種很明顯的變化,一是GFR的數值會降低,二是活性最高的時間會從2~3分鐘往後延,當出現以上的現象時,就會高度懷疑該側的腎臟動脈有阻塞的情形,也就是說受到影響的部分其實是在腎絲球過濾速率的部分,因此我們都是利用Tc-99m DTPA來進行診斷(C)腎血管性高血壓的疾病,如果是利用Tc-99m MAG3來做的話,因為Tc-99m MAG3主要的排泄途徑是經由腎小管的分泌作用而排出的,表面上來看似乎並不適合拿來作captopril的檢查,事實上呢,由於GFR的降低,導致尿液形成的減少,這也會造成MAG3的排泄受阻變慢,因此檢查的結果也會和DTPA差不多,至於I-131 OIH的結果因為它是約20%經由腎絲球過濾,其餘經由腎小管分泌排泄,因此結果也是差不多,那麼在進行腎原性高血壓的檢查時到底要選哪一種藥物比較好呢?DTPA、MAG3還是OIH?答案是MAG3,因為這項檢查最主要是觀察GFR值的變化,因此當受檢者腎功能很好時用什麼藥都OK,但是當腎功能不好的時候呢?舉例來說GFR由100 mL/min下降成80,降幅為20%,GFR減少20的確是下降了很多,我們就可以高度的懷疑受檢者罹患了腎原性高血壓,但是如果今天GFR只有20的時候,下降20%後就變成16,只有減少4 mL/min,由於我們在圈選腎臟ROI的時候,稍微畫歪一點的誤差就很接近4 mL/min,因此不太能確定到底受檢者是真的有腎原性高血壓,或者只是影像處理上的誤差造成,會出現這樣的情形其實是由於DTPA這個藥物在病人GFR不佳時,會因為無法將藥物自腎絲球濾出而導致藥物分佈在全身,一樣在這種情況,OIH和MAG3就不太受到影響,因為這兩個藥物主要是走腎小管分泌的途徑代謝,因此就算是GFR不好,它們排泄的情形會比DTPA好非常多,這樣身體的背景活性會少很多,我們在圈選ROI時由於腎臟的輪廓相當明顯,因此很容易畫,不會有像DTPA一樣無法確定腎臟的邊緣在何處的問題,這樣在診斷上自然就容易多了,由於MAG3是和Tc-99m結合,OIH是和I-131結合,兩者相較之下,Tc-99m的能量解析度好,影像品質較佳,所以Tc-99m MAG3是上選的藥物...』,因此答案是(B)腎動脈縮窄所引起的高血壓 。