21.加馬偵檢器之能量解析度(energy resolution)如何表達? (A)counts/sec (B)FWHM(%) = (ΔE/E) × 100% (C)keV/sec (D)counts/keV
關於加馬偵檢器之能量解析度(energy resolution)請參考100年第1次高考第28題的敘述,能量解析度就是(B)FWHM(%) = (ΔE/E) × 100%,它的值越小就代表偵檢器對於那個能量的波形越窄,這樣當兩道γ-ray的能量很相近時,偵檢器才能分辨出那是兩道不同能量的γ-ray,一般使用碘化鈉為閃爍晶體的γ-camera的FWHM(%)大約在10%左右,而我們目前服役的新機種,使用的晶體是CZT,這種新的晶體能量解析度則號稱可以達到6.2%,因此對於能量很接近的99mTc(140 KeV)以及123I(159 KeV)和201Tl(167 KeV)都能清楚的區分出來。
22.201Tl心肌灌注斷層檢查時,最常使用的劑量為: (A)<2 mCi (B)2-4 mCi (C)10-15 mCi (D)20-30 mCi
核醫用於心肌灌注斷層檢查的藥物有很多種,SPECT常用的有201Tl、99mTc-MIBI(可參閱95年第2次高考第73題的資料),正子掃描會用82Rb、13N-ammonia以及18F-FDG,不過台灣較少用正子掃描來做此項檢查。因為這次問的是關於201Tl的問題,因此我們就把焦點放在201Tl身上。這是一個由迴旋加速器所製造出來的核種,半衰期為73小時,所釋放的γ-ray能量主要是67-82 KeV(88%)以及135和167 KeV(12%),檢查的方式和使用的劑量在各地都略有不同,不過大部分做法都是先給予運動或藥理性的壓力後,給予(B)2-4 mCi的201Tl,這便是壓力相的檢查,接下來讓患者休息3~4小時,收集再分布相的影像,這個時候有些醫院會再追加1~1.5 mCi的201Tl,利用休息相時冠狀動脈各分支血流量差異較不明顯的情況,讓壓力相影像缺損處的心肌有機會多攝取一些201Tl,用以確認該處的心肌是不是還存活者,不過不管追不追加201Tl,最後病人所接受的藥物劑量仍不可以超過4 mCi,詳細的檢查步驟請參考美國SNM建議報告,那為什麼201Tl的使用劑量要這麼嚴格的規定呢?明明201Tl的能量低,很多γ-ray都會被身體組織衰減掉,那應該提高使用的劑量才能有比較好的影像品質啊,再說劑量提高檢查的時間也可以縮短,對於躺不住的患者來說,更是一大福音。事實上201Tl的物理半衰期並不短,有73小時,它的生物半衰期雖然沒有資料可是也應該很久,加上它主要的γ-ray因為能量低,因此被身體吸收的比例非常高,因此根據ICRP-60號報告的認定,每1 mCi的201Tl就會對身體造成8.62 mSv的輻射劑量,而接受輻射暴露最多的器官則是腎臟,相較於一般頭部電腦斷層的2 mSv來說,劑量算是非常高的,因此為了避免患者接受過多的輻射暴露,其實有幾種作法,例如:
1.改採用99mTc類的藥物,這樣劑量可以減低至原先的一半左右。
2.採用使用劑量較低的檢查流程。
3.如果患者的壓力相檢查結果正常,再分布相檢查時就不要再追加201Tl。
4.如果要使用SPECT-CT,CT的X光強度不要調太高。
5.鼓勵患者多喝水,多上廁所排尿。
6.採用較新型的攝影機或者是較精準的影像重組法,讓患者可以用低劑量的藥物達成相同的檢查品質。
23.201Tl心肌灌注斷層檢查,橫膈膜會造成何處心肌假影(artifact)? (A)前壁(anterior wall) (B)側壁(lateral wall) (C)下壁(inferior wall) (D)中隔(septum)
關於乳房和橫膈膜所造成的假影請參考100年第2次高考第29和30題以及94年第1次高考第57題的敘述,由於心臟在體內的解剖位置是躺在橫隔膜上的,左心室心肌的(C)下壁(inferior wall)有部分會埋在橫隔膜裡面,因此橫膈膜就有可能阻擋了左心室下壁所發射的γ-ray,尤其是像201Tl這種能量低(67 KeV)的γ-ray,更是容易發生組織衰減的情況,因而造成假影,除此之外,使用201Tl作心肌灌注掃描常出現的一些假影,我在99年第1次高考第32題也有稍做了些整理。
24.加馬攝影機的聚合式準直儀(converging collimator)相較於平行孔準直儀(parallel hole collimator)而言,具有下列那一項特性? (A)敏感度較好,解析度較差 (B)敏感度較差,解析度較好 (C)敏感度較好,解析度較好 (D)敏感度和解析度都和平行孔準直儀一樣,但可提供不同角度影像
這些因應臨床需要不同而設計的準直儀,其敏感度和解析度的比較可以參考98年第2次高考第43題。在傳統平行孔準直儀的設計裡,因為攝影機的偵測器尺寸大小是固定的,因此解析度越高的準直儀裡面所使用的鉛隔數目就會越多,自然可供γ-ray通過的面積就會越少,敏感度就會跟著下降,如果敏感度要增加,同樣的也會因為要減少鉛鎘的數量而造成解析度下降。這種解析度與靈敏度兩者無法兼具的情況,同樣的也發生在平行孔的高能量準直儀上,因為高能準直儀的鉛隔為了要阻擋非筆直入射的γ-ray,因此鉛鎘的厚度會增加許多,使得單位面積內可供γ-ray通過的區域也變少,導致高能準直儀的敏感度就會下降很多,這樣患者在接受檢查時,就得花上更長的時間才能收集到足以診斷病情的影像。目前有兩個方案可以解決這個問題,第一個方案是採用原子序更高的材質來製作準直儀,這樣就可以減少準直儀中間的擋隔厚度,解決敏感度過低的問題,不過因為這個方法的代價過高,高原子序的材質並不一定像鉛這麼容易加工,價格也相對高出許多,加上原子序越高越容易具有放射性,因此只有一些研究用機構才會有這種規格外的高級品。第二種方案相對來說就簡單多了,只要將準直儀上的孔洞挖大一些,自然就能允許較多的γ-ray通過,只是這個方法會犧牲掉解析度,目前絕大多數的廠商都是採取這種策略。
而為了解決平行孔式準直儀的問題,後來就發展出了聚合式準直儀,也就是頭部專用的扇形準直儀,這種鉛隔成傾斜排列的準直儀解決了敏感度與解析度的困境,相較於平行孔式的準直儀,它(C)敏感度和解析度都較好,只是攝影機的視野FOV會縮小,同時使用上的限制也增加許多,例如必須採用圓形的軌道來攝影,準直儀與患者的距離受限於扇形準直儀的焦距(大約是15公分),收集影像時不能使用數位放大的設定(zoom=1),影像的處理較複雜,在這些諸多限制的條件下,導致這種準直儀只能用於腦部的攝影,以目前國內核醫的檢查種類來說,頭部攝影所佔的比例並不高,所以說雖然扇形準直儀具有表面上這種可以同時提高敏感度和解析度的優點,但是因為使用起來不方便,加上現在使用疊代法來處理高解析度準直儀所收集影像的表現也相當優異,因此在添購γ-攝影機時,就不見得會同時購買扇形準直儀了。
25.進行壓力相核醫心肌灌注檢查,若在使用dipyridamole時出現副作用,則應使用下列那一種藥物來緩解? (A)propranolol (B)aminophylline (C)adenosine (D)digoxin
這題可以參考95年第1次高考第18題裡的敘述,dipyridamole是一種會使冠狀動脈擴張的藥物,在核醫入門的『常用藥品』中有照片可供參考,當患者以0.56 mg/kg的劑量緩慢的在4分鐘內注射dipyridamole後,如果檢查的病患因為血管擴張劑的副作用而不舒服時(胸痛20%,頭痛12%,頭暈12%,噁心5%),我們在注射完201Tl或者是99mTc-MIBI後,就可以注射(B)aminophylline來減緩不舒服的症狀,使用的劑量到沒有很一定,我們大概是注射3 mL(75 mg),在大部分的情況下,患者的不適症狀都能夠獲得緩解,如果患者仍然持續不舒服,才會考慮追加aminophylline的劑量,如果患者持續不舒服,有出現冒冷汗或是胸口很鬱悶的情況,就必需考慮可能是急性心肌梗塞的狀況,這時候會讓患者舌下含一顆硝化甘油(NTG),讓血管擴張,並讓患者掛上氧氣罩,再不行的話,就會通知緊急醫療小組來接手處理,幸好這種狀況很久很久才會遇到一次,不然還真的是吃不消。另外dipyridamole有機會誘發平滑肌的痙攣,這部分可以參考99年第2次高考第23題,因此對於氣喘的患者,理論上來說改用會增強心臟收縮力量的dobutamine會比較適當,不過因為dobutamine在使用上也是有危險性的存在,國內某醫院曾經發生使用dobutamine導致誘發急性心肌梗塞的案例,因此導致國內的核醫科應該是都不太敢使用dobutamine了,因此當遇到氣喘的患者時,我們會建議臨床醫師改採用跑步機這種運動式的壓力來取代藥理性的壓力,或者是在檢查前請患者隨身攜帶氣管擴張的噴霧藥劑,這樣當發生氣喘時,才能緊急紓緩痙攣的氣管。
其實核醫科的檢查絕大多數都非常安全,只是當我們面對的是有潛在疾病的患者時,就必需格外小心,小心駛得萬年船。至於其他選項的藥物(A)propranolol是一種β-blockers,可以降低患者的心跳數,(C)adenosine也是用於心臟掃描時的冠狀動脈擴張劑,半衰期很短,因此不像dipyridamole有這麼多的副作用,只可惜價格太貴,(D)digoxin毛地黃,是用來治療心衰竭,心房心律不整的一種藥物,主要作用為抑制鈉、鉀離子通過心肌細胞,使細胞內有較多的游離鈣離子,以增加心肌的收縮力,以及增強副交感神經作用,來降低傳導速率及延長房室結(AV node)的有效不反應期。
26.利用99mTc-sestamibi或201Tl進行腦部腫瘤造影,下列敘述何者錯誤? (A)高度惡性腫瘤通常呈現為熱區 (B)壞死腫瘤通常呈現冷區 (C)後天免疫不全病症相關之淋巴瘤經常顯示為冷區 (D)正常腦部呈現較低甚至無放射吸收
201Tl和99mTc-sestamibi在核醫的用途上,主要是作心臟方面的檢查,不過因為這兩個放射性藥物本身的特性,使得我們也可以將其應用在腫瘤方面的檢查,201Tl的機制請參考2.5.5.3主動運輸Active Transport,99mTc-sestamibi的機制請參考2.5.5.1.2擴散及與粒腺體結合Dissusion and Mitochondrial Binding,不過這兩個藥物用於偵測腫瘤的表現其實並不是很好,尤其是201Tl,它的長半衰期讓使用劑量最多只能用到3~5 mCi,而且γ-ray的能量偏低,造成解析度的不足,而99mTc-sestamibi的表現雖然略好,但是在偵測腫瘤的最終結果上,表現仍然不若預期,因此在18F-FDG一出現後,它們在腫瘤檢查的應用上就慢慢的淡出了。
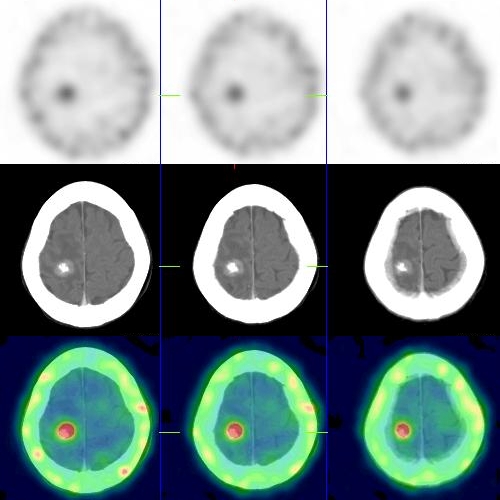
不過雖然這兩個藥物的表現不好,但是在某些特定的情況下,它們仍然有可以表現的舞台,那就是在確認腦瘤是否復發的檢查。在腦瘤的診斷上,CT和MRI的影像解析度是核醫所比不上的,因此在診斷腦瘤上,核醫並不是首選,但是如果患者接受了腦瘤切除的手術後,要觀察腫瘤有沒有復發,這時候核醫的201T1 tumor scan就是最好的選擇,因為在病灶處可能會有開刀留下的痕跡,加上經過放射線治療後有可能會造成腦瘤周圍組織的壞死,在這些結構已經遭受到破壞的區域,要從結構性的CT和MRI影像上判別出是否有新生的腦瘤組織其實相當的困難,此時利用201T1不會聚積在結締組織或是壞死組織,而會被腫瘤細胞攝取的特性,就可以用於診斷腦腫瘤是否復發,當然99mTc-sestamibi也是如此,只不過在鑑別腦瘤是否復發復發的表現上,99mTc-sestamibi還是比201Tl差一些。那麼既然18F-FDG本來就是用於偵測腫瘤的藥物,那麼那為什麼不用FDG就好了呢?這是因為大腦是使用葡萄糖來當作最主要的能量來源,因此在腦中的FDG攝取量相當的多,所以如果是因放射治療而壞死的組織當然會出現攝取減少的情況,可是如果是腫瘤組織,它的FDG攝取量可能不會高出正常腦組織太多,因此在診斷上的難度會偏高,因此這時候如果能改採其他類的正子腫瘤藥物,例如11C- methionine這種氨基酸類的藥物,利用腫瘤細胞在快速的新陳代謝的情況下,會需要氨基酸合成蛋白質的特性而發展出來的藥,就能用於診斷腦腫瘤就會有相當好的效果。不過既然題目鎖定在99mTc-sestamibi和201Tl,我們還是來了解一下這項檢查要怎麼做,首先根據諸多的研究顯示,201Tl在注射後的11~20分鐘會有最佳的腫瘤/組織攝取比例,99mTc-sestamibi也差不多,接下來的1個小時內藥物在腫瘤/組織攝取比例並沒有太大變化,所以呢在注射後20分~60鐘內完成掃描是大家都推薦的作法,另外呢也有學者發現在經過了2~3個小時後,雖然藥物會逐漸的排出,可是在一些淋巴瘤的影像上,反而會因為正常組織的排出速率比腫瘤快而會有較佳的影像對比,因此最終我們的作法就是注射完畢後30分鐘以及3個小時各做一次掃描,以提高偵測出腫瘤的機率。下面的圖就是一名懷疑腦瘤復發的影像,她原本是位乳癌的患者,在經過手術切除以及化療後,在3年前又發現癌細胞轉移到腦部,於是再度開刀以及放射線治療,在命運的作弄之下,她的腦部後來又發現了一顆怪東西,由原先的腦部已經開過刀,因此CT並沒有辦法看出腦中的異物是不是腫瘤,在安排了PET scan後,在腦部的地方並沒有出現18F-FDG的聚積,就在這即將束手無策之際,我們幫她安排了一個201Tl的腦部掃描。在平常的時候201Tl並沒有辦法穿透BBB進入腦部,不過因為腦部長了異物,因此201Tl便有機會進入腦組織,這個時候,如果CT因為所看到的異物是之前手術及電療後所形成的瘢痕組織,那麼並不會有201Tl的聚積,可是如果是癌細胞,那麼就會有很高的比例會攝取201Tl,雖然說201Tl對於找尋癌細胞的準確度並不是那麼高,可是遇到了這種情況,201Tl似乎還是個不錯的選擇。從影像上來看,上排是201Tl的影像,中排是CT,下排是融合的影像,可以很清楚的看到在CT所見異物的地方,也出現了201Tl的聚積,所以腫瘤轉移的機會就非常的高。
那麼我們來看一下題目所給的選項,(A)高度惡性腫瘤通常呈現為熱區,這個敘述和這次所附的影像相當吻合,(B)壞死腫瘤通常呈現冷區,這是因為壞死區域周邊的血管也會隨之受損,無法供應藥物進入,加上壞死的細胞可用於聚積藥物的機制都已遭到損毀,因此自然就不會攝取藥物而呈現冷區,(D)正常腦部呈現較低甚至無放射吸收,因為正常的腦部有BBB在屏蔽,因此201Tl並無法進入,而99mTc-sestamibi雖然是脂溶性,不過因其仍帶有正電荷,因此理論上能穿透BBB比例應該是少的可憐,不過這個部分我沒有特別留意過,下次有副甲狀腺腫瘤患者來檢查時,我再來觀察一下99mTc-sestamibi在腦部的攝取情況,(C)後天免疫不全病症相關之淋巴瘤經常顯示為冷區,這個部分比較有意思,後天免疫不全病症AIDS的患者,由於T淋巴球的製造受到抑制,B淋巴球相對製造的較多,導致這些患者出現lymphoma淋巴瘤的機率比一般人高上60倍,其中發展於腦部的比例更高於一般人的1000倍,由於201Tl會聚積在腫瘤細胞處,因此這些AIDS患者的淋巴瘤應該是會因為攝取了201Tl而在影像上是呈現熱區,另外就淋巴瘤來說,使用67Ga來偵測的效果更專一且更好,因此通常都會合併使用201Tl和67Ga來做確認。另外對於AIDS患者來說,他們的肺部經常會出現Kapossi's sacroma卡波西氏肉瘤,這時候201Tl是+而67Ga是-,而一些急性感染的情況則201Tl是-而67Ga是+,至於慢性的感染,例如肺結核以及肺孢子蟲引發的肺炎則201Tl和67Ga都是+,不過與淋巴瘤在影像上仍有不同的分佈,淋巴瘤的影像會聚積於淋巴結上,而慢性感染則會有瀰漫性的肺部影像,不過這部分的判別屬於臨床的部分,就不多提了。在這麼多的敘述後,很明顯的是(C)的敘述有誤。
 |
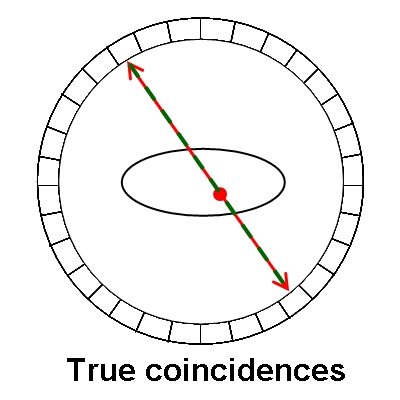
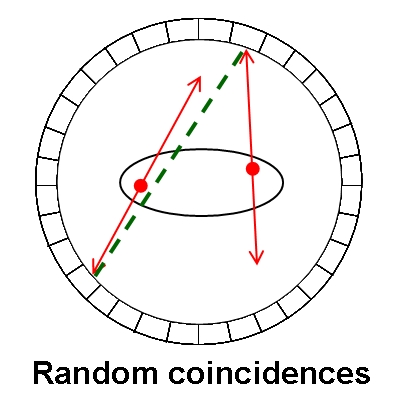
27.正子造影中的隨機耦合事件(random coincidence event)指的是下列何者而言? (A)康普吞(Compton)散射光子撞擊到正子攝影機的偵測頭 (B)一個光子撞擊到正子攝影機的一個偵測頭 (C)二個不相關的光子同時撞擊到正子攝影機的二個偵測頭 (D)正子直接撞擊到正子攝影機的偵測頭
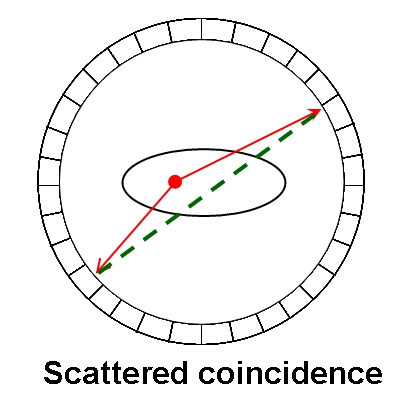
這題和接下來的29題就合併一起說明,PET因為是採耦合偵測,也就是同時偵測到互毀反應時所釋放的511 keV的γ-ray,才算是有效訊號,然後機器就將兩次訊號連成一條線,我們稱這條線為LOR(line of response),這代表互毀反應一定是發生在這條線上,於是就可以利用這條LOR來重組出影像,可是因為一來機器有偵測的速度極限,同時間發生的反應又那麼多,因此機器所記錄到的,就不一定是真正同一個互毀反應所產生的真實事件,有可能是A處發生一次互毀反應,B處也發生一次互毀反應,在碰巧的情況下,剛好這兩個反應所產生的511 keV光子,在幾乎相同的時間裡被偵測器給偵測到,導致機器誤判,誤以為這是一次的真實事件,這樣就會形成一條錯誤的LOR,這種情況就是題目所問的隨機耦合事件。如果說互毀反應所發生的互為180度的光子,在行進時受到組織衰減而改變了行進的方向,這時候雖然還是幾乎同時被偵測到,可是因為行進的路徑發生偏移,所以就形成一條偏斜的LOR,這種情況就稱為散射耦合事件。這裡我仿著參考書籍畫了3張圖,紅線是成對γ-ray的行進路線,綠色虛線是機器所認知的LOR,相信看了圖片就能理解這3種不同事件的狀況了,另外在100年第1次高考第40題有關於coincidence window的說明,也可以參考一下。
 |
 |
 |
28.正子斷層造影(PET)成像的光子為: (A)positron (B)γ ray (C)neutron (D)X ray
這題可以參考100年第1次高考第40題的敘述,雖然說檢查的名稱是正子斷層造影(PET),所使用的核種也是會發射正子的核種,不過因為正子的壽命非常短暫,當原子核發生β+衰變後,所釋放的正子很快的就會在組織內消耗掉它的動能,並且與撞擊到的電子發生互毀反應,這段從發生β+衰變到互毀反應的路程非常的短,大約只有數個mm的距離(請參考96年第2次高考第27題),因此目前還沒有辦法製造出可用於人體偵測正子的儀器,幸好正子和電子所發生的互毀反應會製造出方向呈180度相反,能量為511 KeV的成對γ-ray,這樣高能的γ-ray可以輕易的穿透出身體的組織,因此PET掃描儀就可以偵測這些(B)γ-ray,進而組出影像來供臨床參考了。
29.正子斷層造影(positron emission tomography)系統發生所謂的散射耦合事件(scattered coincidence),指的是: (A)由同一個互毀(annihilation)所產生的光子,其中至少一個光子被散射後,再同時被兩個偵測頭偵測到 (B)由非同一個互毀(annihilation)所產生的光子,同時被兩個偵測頭偵測到 (C)只有一個偵測頭偵測到某一光子 (D)同時有三個偵測頭偵測到光子
請參考27題的圖片說明,答案是(A)。
30.腫瘤病患進行FDG PET檢查時,當注射FDG時若病患血糖過高會導致下列何結果? (A)FDG在骨頭、淋巴結的攝取會增加,而導致誤判為轉移 (B)FDG被腫瘤處攝取的量會降低 (C)計算腫瘤的SUV(standard uptake value)會被高估 (D)FDG會滯留在血液內,而使影像只呈現血管
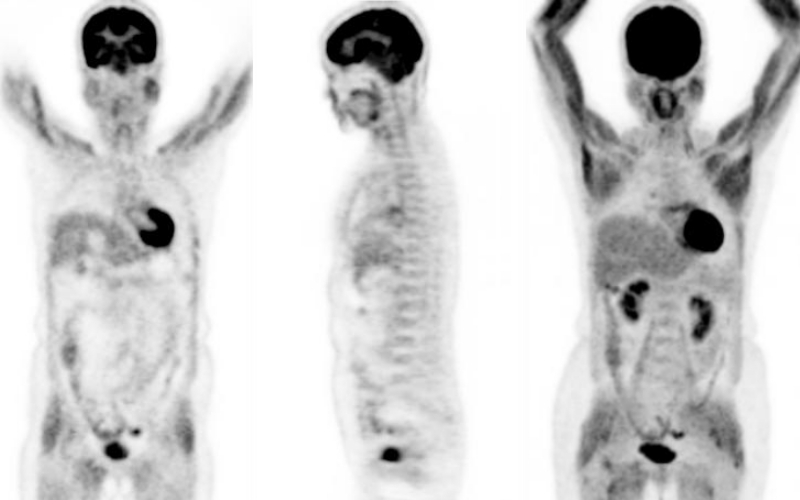
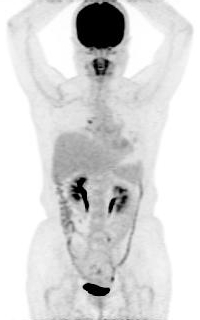
18F-FDG是一種將葡萄糖第2號碳上的氫氧基以18F核種所取代的合成物,因此利用18F-FDG可以觀測到不同組織細胞對於葡萄糖的新陳代謝速率,而對於腫瘤患者來說,因為大部分的惡性腫瘤細胞為快速增長的不正常細胞,這些細胞因為胞內的六碳糖激酶hexokinase活性較高,細胞膜上的葡萄糖轉運體GLUT1多,以及因為相對性缺氧伴隨無氧醣解反應增加,因此腫瘤細胞的葡萄糖攝取量以及代謝率都會增加,造成病灶處會攝取較多的18F-FDG,不過因為18F-FDG畢竟和葡萄糖的結構略為不同,因此在細胞內代謝成FDG-6-phosphate後就無法代謝而持續聚積在病灶處,以上便是18F-FDG用於腫瘤造影上的基本原理。不過也因為FDG與葡萄糖的結構太類似,導致患者的血糖值會與FDG的攝取,也就是影像的品質息息相關。一般來說,患者的血糖值在穩定的低於150 mg/dL時,是FDG PET造影的最理想狀況,如果患者因為糖尿病或者是檢查前有吃東西而導致血糖增加,那麼因為血液中的葡萄糖會和FDG競爭,導致(B)FDG被腫瘤處攝取的量會降低,而且FDG會散佈在血液中導致身體的背景活性增加,降低了影像的品質,容易造成報告的誤判。這時候為了降低患者的血糖值,只好替患者靜脈注射胰島素,等血糖下降並穩定後再注射FDG,不過因為胰島素的作用會使得全身組織對葡萄糖的吸收、儲存和利用都增加,因此如果沒有控制好注射胰島素與FDG的時間間隔,例如胰島素還沒有代謝完或者是間隔時間太短,那麼血液中的葡萄糖和FDG都會一起進入心肌、肝臟、骨骼肌與脂肪組織中,造成影像的背景活性增加,一樣會干擾判讀。另一個應付血糖略高於150 mg/dL患者的方式為延長FDG的攝影時間,讓患者於90分鐘後(一般為60分鐘)再開始做掃描,這樣延長腫瘤細胞攝取FDG的時間,可以有效的降低背景值以提高影像品質。關於高血糖對FDG攝取的影響也可以參考99年第2次高考第31題的敘述。
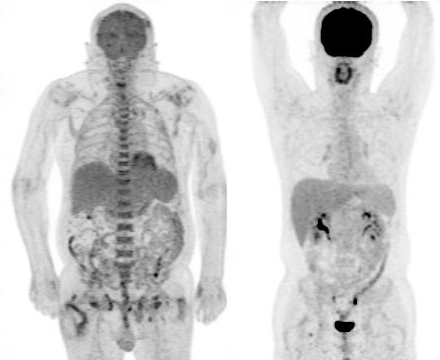
接下來就到了看圖說故事的時間,首先圖一就是高血糖的影像,患者的心肌、肝臟、骨骼肌與脂肪組織都十分的明顯,患者當時應該是偷偷吃了餐點沒講,所以才出現這樣的影像,2年後患者又回來檢查,這次很遵從指示有禁食,因此影像(圖二)就正常多了,因此呢選項(D)的敘述就錯了,FDG雖然會有一部份停留在血液中,但是後來還是會進入組織中,造成身體背景活性增加,而不是只單單停留在血管中。從這個道理去推想,(B)FDG被腫瘤處攝取的量會降低就相當合乎情理,因為腫瘤細胞攝取和利用葡萄糖的總量是固定的,如果血糖過高,FDG被攝取的比例就會降低,自然會造成腫瘤處的SUV值降低的情況,因此(C)剛好寫顛倒,至於SUV的定義請參考95年第1次高考第7題,至於(A)的選項,在高血糖的情況下,相較於圖一心肌、肝臟和肌肉組織的攝取增加,其實骨骼和淋巴的攝取量的增加相當不明顯,如果FDG真的會聚積在骨頭或者是淋巴結,其實就代表那裡真的是有問題,不會是高血糖所造成的,圖三左邊就是一位血糖高達300 mg/dL的患者(檢查前有注射胰島素),他的骨頭相較於右邊的正常FDG影像,可以發現骨頭的攝取非常的明顯,這是因為他的骨髓有造血方面的問題所致,這跟血糖高不高是不相干的。總結來說,正確的答案是(B)FDG被腫瘤處攝取的量會降低。
 |
| 圖一 |
 |
| 圖二 |
 |
| 圖三 |